Les causes du développement de la néphromégalie : un aperçu exhaustif
La néphromégalie, ou hypertrophie des reins, constitue une manifestation clinique importante qui peut résulter de nombreuses pathologies, qu’elles soient congénitales ou acquises. La compréhension de ses mécanismes, de ses causes et de ses facteurs de risque nécessite une analyse approfondie intégrant la physiopathologie rénale, la génétique, ainsi que les processus inflammatoires et dégénératifs pouvant affecter ces organes. La plateforme « La Sujets » (lasujets.com) met à disposition un contenu détaillé pour éclairer cette pathologie complexe, souvent révélatrice d’un déséquilibre systémique ou local. La présente étude vise à décrire dans un cadre scientifique et exhaustif l’ensemble des causes potentielles de la néphromégalie, en insistant sur les mécanismes physiopathologiques, le diagnostic différentiel, ainsi que les enjeux thérapeutiques associés à cette condition.»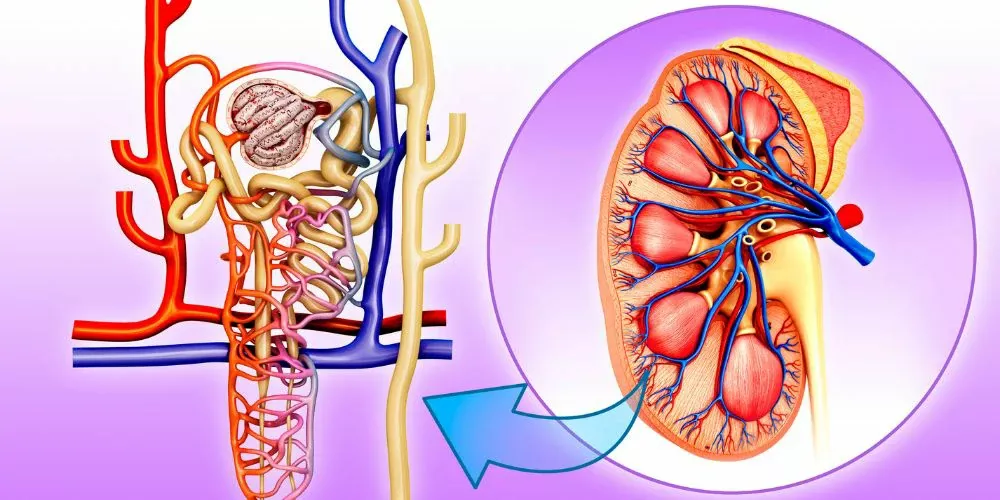
Les causes congénitales de la néphromégalie
Malformations structurales du développement ontologique
Les malformations congénitales constituent une cause majeure de néphromégalie dès la naissance ou durant la jeune enfance. Ces anomalies résulte d’un dérèglement dans le processus de différenciation, de migration ou de maturation des cellules rénales durant l’embryogenèse. Parmi celles-ci, plusieurs pathologies doivent être évoquées :
- Rein polykystique autosomique dominant (RPAD) : maladie génétique caractérisée par la prolifération anormale des tubules rénaux, qui conduit à la formation de nombreux kystes. Progressivement, ces kystes englobent tout le tissu rénal, entraînant une augmentation notable de la taille du rein. La mutation du gène PKD1 ou PKD2 est souvent impliquée.
- Dysplasie rénale multikystique : anomalie du développement rénal où un tissu fibro-aldéhydique est remplacé par des kystes, souvent unilatéraux ou bilatéraux. Cette dysplasie peut conduire à une hypertrophie compensatoire dans certains cas, surtout dans une dissociation entre le développement normal et anormal du tissu rénal.
- Hypoplasie rénale : à l’origine d’un diminution de la masse rénale, mais parfois accompagnée d’agrandissements compensatoires dans le cas de dysplasie ou de dysmorphie spécifique.
Syndrome de Wilms
Le syndrome de Wilms, ou néphroblastome, est une tumeur maligne du rein prédominant chez l’enfant en bas âge. Bien que sa nature tumorale soit principale, la croissance de la masse peut entraîner une augmentation de la taille du rein affecté. La mutation de certains gènes, notamment WT1, est une cause génétique sous-jacente. La constitution d’un tel syndrome se manifeste aussi souvent par des anomalies associées, telles que le syndrome de WAGR ou d’autres anomalies génito-urīnaires.
Les causes acquises de la néphromégalie
Hypertension artérielle chronique
L’hypertension, lorsqu’elle persiste sur le long terme, cause des modifications vasculaires dans le parenchyme rénal, engendrant une hypertrophie compensatoire voire une néphromégalie. La pression excessive entraîne des lésions de l’endothélium vasculaire, une fibrose interstitielle, et une augmentation de la masse rénale à cause du phénomène d’adaptation tissulaire. La relation entre hypertension et hypertrophie rénale est bidirectionnelle, où la néphromégalie peut également aggraver l’hypertension par la dysfonction rénale secondaire.
Obstruction des voies urinaires
Les obstructions du système urinaire basse ou haute provoquent une accumulation d’urine derrière l’obstacle, processus aussi appelé hydronéphrose. Les causes de ces obstructions sont variées :
- Calculs rénaux ou urogénitaux : ils peuvent bloquer une voie urinaire, entraînant une distension du bassinet et une hypertrophie compensatoire en réponse à l’augmentation de pression intrarénale.
- Anomalies anatomiques congénitales : telles que la duplication urétérale ou les sténoses de l’uretère.
- Tumeurs ou masse compressive : adénopathies ou tumeurs voisines peuvent causer une compression des voies urinaires.
Infections chroniques et inflammations
Les pyélonéphrites aiguës et chroniques, surtout si elles sont répétées ou mal traitées, peuvent altérer le tissu parenchymateux rénal. Le processus inflammatoire provoque une stimulation de la croissance cellulaire, une fibrose, et dans certains cas une hypertrophie du tissu rénal dans le but de compenser la destruction tissulaire. La néphrite interstitielle chronique peut ainsi favoriser une augmentation de volume du tissu rénal.
Les conditions médicales associées et leur rôle dans le développement de la néphromégalie
Le diabète sucré et la néphropathie diabétique
Le diabète de type 1 ou 2, lorsqu’il est mal contrôlé, engendre la néphropathie diabétique, une des causes les plus fréquentes de maladie rénale chronique. La pathogénie inclut des lésions des microvaisseaux glomérulaires, une hyperfiltration initiale, puis une fibrose progressive. La réponse hypertrophique du parenchyme, sous l’effet de la surcharge de travail des glomérules et des tubules, peut entraîner une augmentation de la taille rénale.
Insuffisance rénale chronique
La dégradation progressive de la capacité filtrationnelle des reins, qu’elle soit liée à une maladie hypertensive, diabétique ou autre, entraîne parfois une hypertrophie initiale. C’est une réponse adaptative de l’organe face à la surcharge de travail pour compenser la perte de fonction. En phase avancée, cela peut évoluer vers une réduction de volume par atrophie, mais dans certains cas, la croissance de tissu fibrotique et inflammatoire peut masquer cette atrophie ou la précéder.
Syndrome de Cushing
Le syndrome de Cushing, par sa production excessive de cortisol, influence la régulation vasculaire et le métabolisme tissulaire, y compris au niveau rénal. L’hypercortisolisme peut entraîner une hypertrophie rénale par activation de mécanismes de rétention sodée et d’augmentation du flux sanguin rénal, contribuant ainsi à la néphromégalie.
Facteurs aggravants ou précipitant le développement de la néphromégalie
Traumatismes et blessures rénales
Les traumatismes répétés, qu’ils soient liés à des accidents ou à des activités sportives intensives, peuvent entraîner micro- ou macro-lésions du tissu rénal. La réponse inflammatoire et cicatricielle qui en résulte favorise parfois une hypertrophie locale ou diffuse du rein. Les contusions ou fractures du bassin peuvent aussi compromettre la vascularisation, entraînant une réponse hypertrophique ou des processus fibrosants.
Dépôts de protéines et maladies lipidiques
La protéinurie chronique, caractéristique de nombreuses pathologies comme la glomérulonéphrite ou la nefropathie diabétique, peut entraîner une surcharge de protéines dans le tissu rénal. La réaction hypertrophique vise à gérer cette surcharge, notamment par une augmentation de la masse cellulaire tubulaire. Des dépôts lipidiques liés à des anomalies métaboliques peuvent également participer à cette hypertrophie.
Le diagnostic différentiel et l’approche diagnostique
Examen clinique et signes évocateurs
Le diagnostic initial se fonde sur l’anamnèse et l’examen physique. La présence d’une masse palpable, de douleurs lombaires asymétriques ou de troubles urinaires (hématurie, microalbuminurie) oriente vers une néphromégalie. La palpation abdominale ou rénale peut permettre de détecter une augmentation de volume. La présence de signes systémiques ou de tableau spécifique peut aussi guider vers une cause précise, comme une maladie métabolique ou néoplasique.
Examen d’imagerie spécialisé
| Technique | Utilité et caractéristiques |
|---|---|
| Échographie rénale | Première ligne, permet d’évaluer la taille, la structure, la présence de kystes ou de masses, et d’identifier une hydronéphrose. |
| Tomodensitométrie (CT-contraasté ou non) | Plus précise pour caractériser les lésions kystiques, tissulaires, ou calcifiées, et pour détecter anomalies anatomiques ou calcifications. |
| IRM | Utilisée pour une meilleure visualisation des tissus mous, différencier une tumeur d’un processus inflammatoire ou dégénératif, et étudier la vascularisation. |
Analyses biologiques et laboratoire
- Dosages sanguins : créatinine, urée, électrolytes, bilan lipidique, marqueurs inflammatoires.
- Analyse d’urine : recherche de protéines, hématurie, leucocytes, nitrites, culture bactérienne si infection suspectée.
- Test de fonction rénale : clairance de la créatinine, filtration glomérulaire estimée.
Prise en charge thérapeutique et stratégies de gestion
Traitements médicaux spécifiques
Selon la cause identifiée, la prise en charge consiste souvent en des thérapies ciblées :
- Antibiotiques : pour les infections bactériennes ou parasitaires.
- Antihypertenseurs : IECA ou sartans pour contrôler l’hypertension et protéger la fonction rénale.
- Contrôle glycémique : pour limiter la progression de la néphropathie diabétique.
- Traitements anticancéreux ou chirurgical : dans le cas de tumeurs ou malformations nécessitant une intervention.
Interventions chirurgicales et techniques interventionnelles
Dans certains cas, particulièrement en présence d’obstructions sévères ou de tumeurs, la chirurgie est indispensable. Les options incluent :
- Nephrectomie partielle ou totale
- Drainage de l’hydronéphrose
- Correction des anomalies anatomiques
Modifications du mode de vie et prévention
Adapter ses habitudes est essentiel. La réduction de l’apport en sodium, le maintien d’un poids optimal, la gestion du stress et l’arrêt du tabac contribuent à limiter l’aggravation des causes en lien avec le mode de vie. La prévention primaire implique également la détection et le traitement précoces des facteurs de risque cardiovasculaire et métabolique.
Perspectives et avancées dans la recherche
Les progrès en imagerie moléculaire, en génétique et en biomarqueurs offrent de nouvelles perspectives pour le diagnostic précoce et la prise en charge personnalisée de la néphromégalie. La compréhension des mécanismes impliqués dans la prolifération cellulaire pathologique permet d’envisager le développement de thérapies ciblant spécifiquement ces processus, limitant ainsi les risques de complications et l’évolution vers une insuffisance rénale terminale. La recherche continue à identifier de nouveaux facteurs génétiques et moléculaires impliqués dans la croissance rénale anormale.
Conclusion
La néphromégalie résulte d’un ensemble complexe de causes, impliquant à la fois des anomalies congénitales, des processus dégénératifs et des lésions secondaires à des pathologies systémiques. La différenciation précise de ces causes, à travers un diagnostic clinique et paraclinal rigoureux, est la clé pour une prise en charge adaptée. La plateforme « La Sujets » s’efforce de fournir une synthèse complète, issue des dernières avancées scientifiques, pour permettre une meilleure compréhension et une gestion optimale de cette condition. La personnalisation du traitement en fonction de la cause spécifique, associée à des stratégies de prévention, constitue la base pour limiter la progression et améliorer la qualité de vie des patients.



