Le Hystéroscopie : Une Technique Essentielle pour l’Exploration de l’Uterus
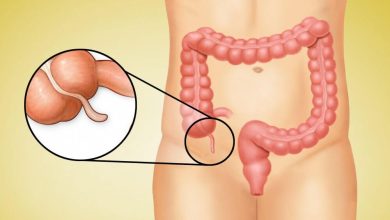
La hystéroscopie est une procédure médicale utilisée pour examiner directement l’intérieur de l’utérus à l’aide d’un dispositif optique appelé hystéroscope. Cette technique permet non seulement d’observer les anomalies de l’utérus, mais aussi de traiter certaines conditions en même temps. Bien que l’hystéroscopie soit principalement utilisée dans le cadre de l’investigation des causes de l’infertilité, elle joue également un rôle crucial dans le diagnostic et le traitement de diverses pathologies gynécologiques telles que les fibromes, les polypes endométriaux, les malformations utérines et les adhérences intra-utérines. Cet article explore en détail l’hystéroscopie, ses indications, son déroulement, ainsi que ses avantages et risques.
Qu’est-ce que l’Hystéroscopie ?
L’hystéroscopie est une procédure médicale qui consiste à insérer un instrument mince et flexible, appelé hystéroscope, à travers le col de l’utérus pour visualiser la cavité utérine. L’hystéroscope est équipé d’une lumière et d’une caméra, permettant au médecin de voir en temps réel l’intérieur de l’utérus sur un écran. Il existe deux types principaux d’hystéroscopie : l’hystéroscopie diagnostique et l’hystéroscopie opératoire.

-
Hystéroscopie diagnostique : utilisée principalement pour diagnostiquer des problèmes dans l’utérus sans nécessité de traitement immédiat. Elle permet d’examiner des anomalies comme les polypes ou les fibromes, ainsi que de vérifier la cause de saignements anormaux ou d’échecs répétés de fécondation in vitro (FIV).
-
Hystéroscopie opératoire : réalisée lorsque des anomalies nécessitent une intervention chirurgicale, comme l’ablation de polypes ou de fibromes, ou la correction de malformations utérines. Cette procédure permet au chirurgien de traiter des conditions tout en utilisant le même instrument d’examen.
Indications de l’Hystéroscopie
L’hystéroscopie est indiquée dans plusieurs situations cliniques. Elle est souvent utilisée pour diagnostiquer ou traiter les pathologies suivantes :
-
Saignements utérins anormaux : Lorsqu’une femme présente des saignements irréguliers ou abondants, l’hystéroscopie permet de vérifier si des lésions de l’utérus (telles que des polypes ou fibromes) en sont responsables.
-
Infertilité et échecs de fécondation in vitro (FIV) : L’hystéroscopie peut être utilisée pour examiner l’utérus et éliminer des anomalies structurelles qui pourraient empêcher la grossesse, comme des adhérences ou des malformations utérines.
-
Fibromes et polypes utérins : Ces tumeurs bénignes peuvent entraîner des douleurs pelviennes, des saignements abondants ou des complications liées à la fertilité. L’hystéroscopie permet de visualiser ces lésions et, si nécessaire, de les retirer.
-
Adhérences intra-utérines : Souvent liées à des infections ou à des interventions chirurgicales antérieures, les adhérences peuvent perturber les fonctions reproductives. L’hystéroscopie permet de diagnostiquer et de traiter ces adhérences en les sectionnant chirurgicalement.
-
Malformations utérines : Certaines malformations congénitales de l’utérus, comme un septum utérin, peuvent être corrigées lors d’une hystéroscopie opératoire.
-
Cancer de l’endomètre : Bien que moins fréquent, l’hystéroscopie peut être utilisée pour visualiser et diagnostiquer des lésions suspectes pouvant être liées au cancer de l’endomètre.
Comment se déroule l’Hystéroscopie ?
L’hystéroscopie se pratique généralement en ambulatoire, sans nécessité d’hospitalisation prolongée. La procédure peut être réalisée soit sous anesthésie locale, soit sous anesthésie générale, en fonction de la complexité de l’intervention et de la préférence de la patiente.
1. Préparation à la procédure
Avant l’hystéroscopie, le médecin peut demander des tests préliminaires, comme une échographie pelvienne ou un examen gynécologique, afin de s’assurer que la procédure est indiquée et de mieux comprendre les causes potentielles des symptômes. Dans certains cas, une dilatation du col de l’utérus peut être nécessaire pour faciliter l’introduction de l’hystéroscope.
2. Déroulement de l’hystéroscopie
Le médecin insère l’hystéroscope par le col de l’utérus, après avoir désinfecté la zone. Un fluide stérile, tel que du sérum physiologique, est souvent injecté pour élargir l’utérus et permettre une meilleure visibilité. La caméra à l’extrémité de l’hystéroscope permet de visualiser les structures internes de l’utérus. Si une intervention est nécessaire (ablation de polypes, par exemple), le médecin peut insérer des instruments chirurgicaux fins par le même hystéroscope pour effectuer les procédures requises.
3. Durée de la procédure
L’hystéroscopie diagnostique prend généralement entre 10 et 30 minutes. Si une intervention chirurgicale est réalisée en même temps, la procédure peut durer un peu plus longtemps, mais reste généralement de courte durée par rapport à d’autres interventions chirurgicales.
4. Après l’intervention
Dans la majorité des cas, la patiente peut rentrer chez elle le jour même. Cependant, des douleurs abdominales modérées, des saignements légers ou des crampes peuvent survenir pendant quelques jours après l’hystéroscopie. Ces symptômes disparaissent généralement d’eux-mêmes et ne nécessitent pas d’intervention médicale.
Avantages de l’Hystéroscopie
L’hystéroscopie présente plusieurs avantages par rapport à d’autres techniques diagnostiques ou chirurgicales, notamment :
-
Minimale invasion : L’hystéroscopie est moins invasive que d’autres procédures comme la chirurgie abdominale, ce qui réduit les risques de complications et de douleurs post-opératoires.
-
Précision : Elle permet d’observer directement l’intérieur de l’utérus et d’effectuer des traitements avec une grande précision, ce qui améliore le succès des interventions.
-
Récupération rapide : En raison de son caractère peu invasif, les patientes récupèrent rapidement après une hystéroscopie, avec un retour à leurs activités quotidiennes en quelques jours.
-
Polyvalence : Elle permet non seulement de poser un diagnostic, mais aussi de traiter immédiatement certaines pathologies (ablation de polypes, résection de fibromes, etc.), ce qui évite de recourir à d’autres interventions chirurgicales.
Risques et Complications de l’Hystéroscopie
Bien que l’hystéroscopie soit une procédure généralement sûre, elle comporte certains risques, bien que rares. Parmi les complications potentielles, on retrouve :
-
Infections : Comme toute intervention médicale, l’hystéroscopie peut entraîner une infection si les règles de stérilité ne sont pas respectées.
-
Perforation de l’utérus : Dans de très rares cas, l’hystéroscope peut perforer l’utérus. Cette complication nécessite généralement un traitement supplémentaire.
-
Saignements excessifs : Certains saignements sont normaux après l’hystéroscopie, mais dans de rares cas, des saignements excessifs peuvent survenir, nécessitant une prise en charge médicale.
-
Réactions à l’anesthésie : Comme pour toute intervention sous anesthésie, il existe un risque de réaction allergique ou d’effets indésirables liés à l’anesthésie.
Conclusion
L’hystéroscopie est une procédure diagnostique et chirurgicale précieuse qui permet de visualiser et de traiter diverses pathologies utérines. Que ce soit pour explorer les causes de l’infertilité, examiner des saignements anormaux ou traiter des anomalies comme les fibromes et polypes, cette technique a révolutionné la prise en charge des troubles gynécologiques. Grâce à son caractère peu invasif et ses nombreux avantages, l’hystéroscopie reste l’une des options les plus efficaces et les plus sûres pour la gestion des affections utérines. Cependant, comme pour toute procédure médicale, il est essentiel que les patientes discutent avec leur médecin des risques potentiels et des avantages spécifiques à leur situation individuelle.