Introduction
Les pathologies gynécologiques touchant l’utérus représentent un domaine essentiel de la médecine spécialisée en santé reproductive féminine. Parmi celles-ci, les kystes utérins occupent une place importante en raison de leur fréquence, de leur diversité et de leurs implications cliniques. Leur compréhension approfondie est capitale pour une gestion efficace, permettant d’améliorer le confort, la fertilité et la qualité de vie des patientes concernées. La plateforme La Sujets se propose de décrypter ces formations liquidiennes en explorant leurs mécanismes, leurs manifestations, leurs diagnostics, ainsi que les options thérapeutiques adaptées. Cet exposé exhaustif s’appuie sur la recherche clinique, l’anatomie pathologique, et les avancées en imagerie médicale pour fournir une synthèse claire et détaillée de cette thématique.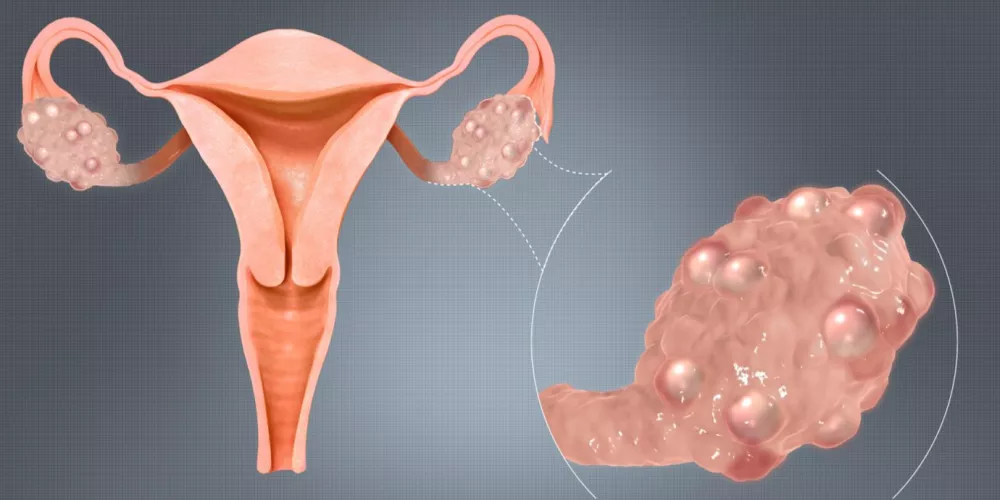
Organisation anatomique et physiologique de l’utérus
Structure et composantes
L’utérus, organe musculaire creux, occupe une place centrale dans le système reproducteur féminin. Situé dans le pelvis, il est suspendu par une série de ligaments et connecté aux trompes de Fallope ainsi qu’au vagin, constituant un recoin de la cavité pelvienne aux dimensions d’environ 7 à 8 cm de haut et 4 à 5 cm de large. Sa paroi est composée, en profondeur, de trois couches principales : la muqueuse endométriale, composée de cellules glandulaires et stroma, qui subit chaque cycle menstruel ; le myomètre, un muscle lisse épais permettant la contraction lors de l’accouchement ou pour l’expulsion du déchet menstruel ; et enfin, le périmètre, enveloppe externe qui assure le maintien de la structure.
Fonction physiologique
L’utérus joue un rôle essentiel dans la reproduction : il s’agit de la niche dans laquelle l’embryon implanté se développe jusqu’à la naissance. Au fil du cycle menstruel, l’endomètre subit des modifications hormonales pour préparer une éventuelle nidation. En cas d’absence de fécondation, cette muqueuse se désagrège, entraînant le flux menstruel. Sa structure et sa fonction sont intricément régulées par des hormones, principalement l’œstrogène et la progestérone, dont la fluctuation peut néanmoins engendrer des désordres, notamment la formation de kystes.
Typologie et classification des kystes utérins
Les principales catégories
Les kystes de l’utérus peuvent être classés en différentes catégories, en fonction de leur localisation, de leur origine et de leur nature histologique. La classification la plus courante distingue principalement :
- Kystes endométriaux : souvent liés à l’endométriose, ils sont aussi dits endométriosiques et associent la présence de tissu endométrial en dehors de l’utérus, pouvant former des sacs remplis de liquide foncé ou sanglé, appelés « endométrioses ovariens » ou « cônes de chocolat ».
- Kystes ovariens : bien qu’ils ne soient pas systématiquement inclusionnés dans la catégorie des kystes utérins, leur proximité et leur influence sur la fonction utérine en font néanmoins une considération importante. Ces kystes résident dans l’ovaire, mais peuvent créer des perturbations hormonales ou mécaniques ayant un impact direct ou indirect sur l’utérus.
- Fibromes utérins : il s’agit de tumeurs bénignes musculaires, souvent confondues avec des kystes de par leur aspect et leur symptomatologie, mais qui diffèrent dans leur constitution cellulaire et leur origine. Ces formations peuvent aussi engendrer des symptômes similaires et sont parfois associées à une formation de kystes liés à des déchirures ou des modifications du tissu musculaire.
Étiologie et causes des kystes utérins
Facteurs hormonaux
Les déterminants hormonaux constituent la principal cause de formation des kystes utérins. Le déséquilibre ou la fluctuation excessive des hormones œstrogène et progestérone peut favoriser la prolifération tissulaire anormale ou la formation de cavités liquidiennes. Par exemple, un excès d’œstrogène, comme dans le cas du syndrome des ovaires polykystiques (SOPK), peut entraîner le développement de multiples petits kystes ovariennes ou utérins, augmentant la charge hormonale de la paroi utérine ou ses annexes.
Endométriose
L’endométriose est une pathologie chronique qui se manifeste par la présence de tissu endométrial hors de sa localisation normale, souvent dans la cavité pelvienne. Ces zones ectopiques peuvent former des kystes appelés « endométriomes » ou « kystes chocolat », contenant du sang épaissi. La physiopathologie repose sur la migration des cellules endométriales lors des menstruations rétrogrades, une hyperactivité des cellules endométriales, ou encore une altération du système immunitaire.
Pathologies et syndromes associés
Plusieurs conditions médicales peuvent contribuer à la formation de kystes utérins, notamment :
- Syndrome des ovaires polykystiques (SOPK) : caractérisé par des ovaires élargis contenant de multiples petits kystes, ce syndrome est lié à une hyperandrogénie et une résistance à l’insuline, impactant directement les cycles hormonaux et la physiologie utérine.
- Hyperplasie ou déformations congénitales : pouvant altérer la structure utérine et favoriser la formation de kystes ou autres formations liquidiennes à l’intérieur ou sur la surface de l’organe.
- Infections et inflammations utérines : comme la salpingite ou la cervicite, pouvant induire des modifications tissulaires et la formation secondaire de kystes ou abcès.
Manifestations clinique : quels symptômes ?
Absence de symptômes
Il est important de souligner que de nombreuses femmes porteuses de kystes utérins ou annexiels ne ressentent aucune gêne ou signe particulier. Leur découverte peut alors reposer sur un examen de routine ou une imagerie pour une autre indication.
Signes et symptômes fréquents
Chez les patientes symptomatiques, une variété de manifestations peuvent survenir, reflétant la taille, la localisation ou la complication du kyste. Les plus courantes sont :
- Douleurs pelviennes : pouvant être aiguës, intermittentes ou chroniques. Leur intensité dépend de la pression exercée par le kyste sur les structures environnantes ou de l’éventuelle torsion.
- Anomalies menstruelles : règles irrégulières, abondantes ou douloureuses, en lien avec une perturbation hormonale ou mécanique.
- Douleurs lors des rapports sexuels : souvent un signe de proximité ou d’adhérence du kyste à d’autres organes reproducteurs.
- Symptômes de compression : comme des troubles mictionnels (envies fréquentes, douleurs lors de la miction) ou intestinaux (ballonnements, constipation), causés par une masse volumineuse qui comprime les organes adjacents.
Approches diagnostiques
Examen clinique
L’évaluation initiale repose sur un examen pelvien détaillé. Le médecin peut palper une masse, détecter une asymétrie ou une hypersensibilité. Toutefois, le diagnostic précis repose souvent sur une imagerie avancée.
Imagerie médicale
Ultrasonographie
L’échographie endo-vaginale ou transabdominale constitue la méthode de référence pour visualiser les kystes. Elle permet d’apprécier leur taille, leur contenu, leur forme, et leur vascularisation. La présence d’un contenu liquide homogène ou hétérogène, d’une paroi fine ou épaissie, peuvent orienter vers le diagnostic.
Imagerie par résonance magnétique (IRM)
Utilisée pour une analyse plus fine et pour différencier les lésions bénignes des éventuelles formations malignes. Elle permet aussi de visualiser précisément la relation avec les structures adjacentes et d’observer d’éventuelles complications, telles que la torsion ou la rupture.
Scanner (CT-scan)
Rarement utilisé en première intention, mais utile en cas de suspicion de malignité ou pour explorer des complications invasives lorsque l’échographie n’est pas concluante.
Options thérapeutiques
Gestion non invasive
Pour les kystes asymptomatiques de petite taille, une surveillance régulière par échographie peut suffire. La majorité des kystes ovariens, par exemple, se résorbent spontanément ou restent inoffensifs.
Traitement médicamenteux
Les contraceptifs oraux ou autres traitements hormonaux peuvent aider à réguler la croissance des kystes, diminuer leur formation future et atténuer certains symptômes. La mise en place d’une hormonothérapie est souvent indiquée dans le cadre d’un SOPK ou d’une endométriose associée.
Interventions chirurgicales
| Type d’intervention | Description | Indications |
|---|---|---|
| Laparoscopie | Procédure peu invasive permettant l’ablation ou la cystectomie (retrait du kyste) avec minimalisation des traumatismes. | Grosses kystes symptomatiques, suspicion de malignité, torsion ovarienne. |
| Hystérectomie | Retrait de l’utérus entier ou partiel, parfois nécessaire en cas de pathologies complexes ou cancéreuses. | Pathologies avancées ou malignes, échec des traitements conservateurs. |
| Traitement conservateur | Retrait uniquement du kyste, en conservant l’utérus et les ovaires, permettant souvent une reprise rapide des activités. | Kystes bénins, de petite taille, chez les jeunes patientes souhaitant préserver leur fertilité. |
Prévention et gestion à long terme
Suivi médical
Les femmes présentant des antécédents ou des facteurs de risque doivent bénéficier d’un suivi régulier par gynécologue pour détecter précocement la formation récidivante ou l’apparition de nouveaux kystes.
Mode de vie et hygiène de vie
Une alimentation équilibrée riche en antioxydants, la pratique régulière d’exercice physique, et la gestion du stress peuvent avoir un impact bénéfique. Ces habitudes participent à un meilleur équilibre hormonal et à une réduction des facteurs inflammatoires, contribuant ainsi à limiter la formation ou la croissance des kystes.
Facteurs à éviter
- Consommation excessive d’alcool
- Tabac
- Surrégime ou malnutrition
- Stress chronique
Perspectives et recherches en cours
Les avancées scientifiques dans la compréhension des mécanismes de formation des kystes ont permis de développer des traitements innovants tels que la thérapie ciblée, et d’améliorer la précision des diagnostics par l’imagerie de haute résolution. La recherche se concentre également sur la modulation hormonale pour prévenir leur apparition et sur des méthodes moins invasives pour leur traitement. La médecine personnalisée, intégrant le profil génétique de chaque patiente, ouvre de nouvelles voies dans la prise en charge des pathologies utérines et annexielles.
Conclusion
Les kystes de l’utérus, lorsqu’ils sont bénins et détectés précocement, peuvent souvent être gérés efficacement grâce à une approche multidisciplinaire associant suivi médical, traitements conservateurs ou chirurgicaux, et modifications du mode de vie. La connaissance approfondie de leurs causes, de leur physiopathologie et des techniques de diagnostic modernes permet d’offrir aux femmes une meilleure qualité de vie, avec une réduction des risques de complications et une préservation optimale de leur fertilité. La plateforme La Sujets reste engagée à diffuser des connaissances fiables et actualisées pour accompagner chaque femme dans la prise en charge de sa santé reproductive.


